Вред магнитного излучения от смарт-часов
Всем привет. Купил на АлиЭкспрессе часы с функцией измерения давление и ЭКГ. За 2,7 тысячи рублей стал обладателем такого счастья:
Не знаю насколько правдивы показания датчиков, но в один момент я решил измерить уровень магнитного излучения от этих часов. Значения выходят космические.
Вот в сравнении значения излучения от браслета xiaomi и телефона
Такое сильное излучение даже если часы в выключенном состоянии. Я так понимаю это от металлических сердечников для ЭКГ, которые вмонтированы в заднюю и боковую часть часов.
Продавец уверяет что часы имеют сертификат евротест (СЕ).
Соответствующая маркировка есть и на самих часах (см предыдущую фотографию). Вроде это должно гарантировать какую то безопасность, но несколько словам на сайте можно верить, не знаю.
До этого я не публиковал посты на Пикабу, но меня настолько волнует этот вопрос, что я решил обратиться к силе этого сайта. Подскажите, насколько опасно носить 24/7 на теле магнит (или что там даёт такое сильное излучение). Боюсь, как бы гаджет для сохранения здоровья его не погубил.
Кардиостимуляторы и имплантируемые кардиовертеры-дефибрилляторы: основы для клиницистов. Часть 2
ссылка на полную статью перевода
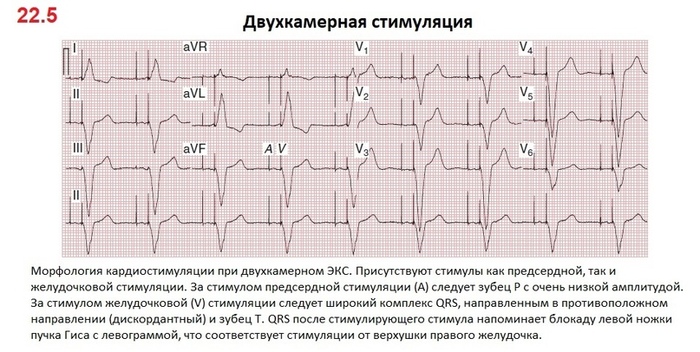
Стимулированный QRS комплекс также начинается со стимула от ЭКС, за которым следует сам комплекс QRS (РИС 22.3 и 22.6). То, что комплекс широкий, обусловлено тем, что распространение стимула от электрода идет по медленным проводящим путям миокарда, похожим на картину блокады ножек пучка Гиса или желудочковым экстрасистолиям. Морфология QRS зависит от расположения электрода в желудочке. Чаще всего электрод располагается в верхушке правого желудочка. Стимуляция в этом месте и дает такой широкий комплекс (обычно напоминающий БЛНПГ) с левограммой (отклонение QRS отрицательное в отведениях II, III, aVF и положительное в отведениях I, aVL).
Как и при экстрасистолах, зубцы Т в стимулированных сокращениях обычно дискордантны — направлены противоположно основному направлению комплекса QRS (РИС 22.3 и 22.5). Конкордантные Т зубцы (то есть, идущие в том же направлении, что и комплексы QRS во время желудочковой стимуляции) могут означать, острую ишемию миокарда (см. ниже).
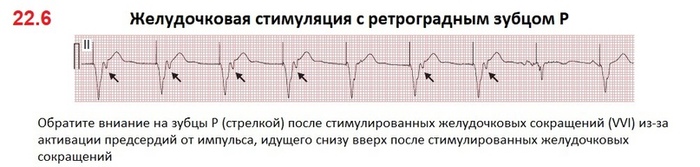
Иногда рядом со стимуляцией желудочков может возникнуть ситуация с ретроградным проведением импульса ЭКС на предсердия и их повторное сокращение (РИС 22.6). Это выглядит на ЭКГ как ретроградный Р сразу за комплексом QRS. Дело в том, что сокращение предсердий на фоне закрытых атриовентрикулярных клапанов вызывает повторяющиеся внезапные повышения давления в яремных (и легочных) венах, которые можно увидеть в виде прерывистых больших («пушечных») волн А при обследовании шеи. Эти резкие изменения давления, в свою очередь, могут активировать вегетативные рефлексы и вызывать тяжелые симптомы (сердцебиение, пульсация в шее, головокружение и падение артериального давления), часто называемые синдромом кардиостимулятора. Поэтому для поддержки АВ синхронности имплантируют двухкамерный кардиостимулятор.
Программирование ЭКС: сокращенный код.
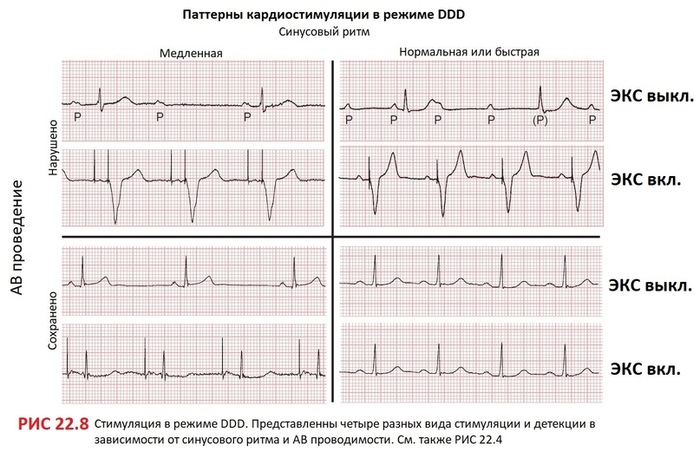
Исторически сложилось, что программный код ЭКС записывается в трех- четырехбуквенном значении. Несмотря на то, что с появлением этого кода было сделано много нововведений, базовый подход остается наиболее распространенным. В зависимости от ритма предсердий и внутренней АВ проводимости, функционал двухкамерного ЭКС можно представить четырьмя разными комбинациями (РИС 22.4, 22.7, 22.8). Интерпретация кодовых обозначений по запросу от ЭКС представлены в таблице ниже.
· A детекция, V детекция
· A детекция, V стимуляция
· A стимуляция, V детекция
· A стимуляция, V стимуляция
Программирование однокамерного ЭКС
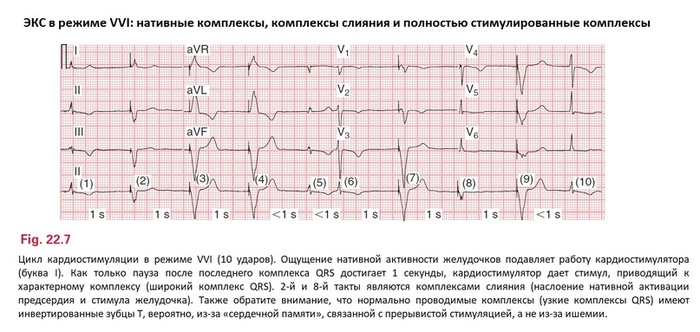
Как уже было написано, современные ЭКС программируются в режиме «по запросу» (отслеживания ритма), выполняя стимуляцию только в случае необходимости. В случае с однокамерным ЭКС, чаще в режиме VVI, эта функция выполняется путем задачи нижней границы нормы для устройства (например, 60 уд/мин). В имплантируемой камере ЭКС постоянно следит за ритмом сердца пациента, от удара к удару. В любое время ритм падает ниже границы заданного лимита (в случае с 60 уд/мин появление долгой паузы больше 1 сек после спонтанного QRS комплекса), и ЭКС пошлет импульс к сердцу (РИС 22.7). Это соответствует коду: VVI 60.
Для имитации увеличения частоты сердечных сокращений, которое обычно происходит при физической нагрузке, кардиостимуляторы можно запрограммировать в частотно-адаптивном или адаптивном режиме. Предназначение этой особенности является умное динамическое увеличение, зависящее от уровня физической активности, которое определяет датчик в камере сердца, встроенный в блок генератора. Например, один из ваших пациентов имеет однокамерный ЭКС с режимом «зависимость от частоты (rate-responsive)». В таком случае он будет иметь код VVIR 60–110, где 60 уд/мин – это нижняя граница по программе, а 110 уд/мин – верхняя, с которой ЭКС будет стимулировать желудочки в ответ на увеличение физической активности.
Программирование двухкамерного ЭКС.
Двухкамерный ЭКС (DDD) имеет 2 электрода, которые подводятся один к правому предсердию, а другой к правому желудочку. Каждый из них способен следить за нативной электрической активностью сердца, чтобы понять, когда понадобится стимул в каждую камеру. Для таких ЭКС «по требованию (on-demand)», а это самый основной тип ЭКС, предсердная стимуляция определяется нижним пределом частоты самих предсердий, а желудочковая стимуляция определяется отдельно запрограммированной максимальной АВ задержкой.
ЭКС в режиме DDD осуществляет стимуляцию и детекцию обеих камер (первые 2 буквы D в коде). Ответ на детекцию такой же двойной (D – dual): блокируется (буква I) при наличии нативной электроактивности в камерах сердца (детекция предсердия, детекция желудочка) или запуск желудочковой стимуляции, когда есть детекция в предсердии, но нет AV-проводимости при максимальной AV-задержке (детекция предсердия, стимуляция желудочка). Как и с однокамерным ЭКС, двухкамерный прибор может быть запрограммирован в режим работы «зависимость от частоты (rate-responsive)». Двухкамерные кардиостимуляторы можно перепрограммировать и в однокамерный режим; например, если у пациента развивается постоянная фибрилляция предсердий. DDD и DDDR – самые распространенные двухкамерные ЭКС.
Программирование ЭКС в режим «по требованию (on demand) имеет свои преимущества, такие как более длительный срок работы батареи, нет избыточной стимуляции камер, особенно в желудочке. Недостаток ЭКС on demand (по требованию), что алгоритмы устройства могут принять за стимулы и внешние раздражители (например током ударило, пока розетку чинил) как нативную электроактивность. Если детектор ЭКС поймает ложноположительную активность, то устройство может воспринять это как нативный импульс, и возникнет неадекватное угнетение работы стимулятора. Такой сценарий возможен при использовании на пациенте с ЭКС электрохирургических инструментов или воздействие электромагнитного поля, МРТ. В этих случаях ЭКС будут автоматически переведены в режим асинхронии (DOO или VOO) и будут подавать импульсы на нижней границе частоты независимо от электрической активности окружающей среды. Режим DOO в ЭКС используется во время МРТ сканирования.
Для оптимизации работы устройства при предсердных аритмиях клиницистам важно знать 2 способа программирования ЭКС: отслеживание максимальной частоты и автоматическое переключение режимов.
1) Отслеживание максимальной частоты – это самая высокая частота желудочковой стимуляции, допустимая в ответ на улавливание импульсов от предсердия, и обычно устанавливается (частота) на уровне 110–150 ударов в минуту. Эта функция отсечки предназначена для предотвращения чрезмерно быстрой желудочковой стимуляции при наджелудочковых аритмиях. (Обратите внимание на различие между максимальной частотой при физической активности, где высокая частота предсердий, но ЭКС будет действовать вместе с сердцем по принципу «зависимости от частоты» (rate-responsive), и режимом отслеживания максимальной частоты, абсолютный максимум частоты, при котором ЭКС срабатывает, считывая активность предсердий, и вызывает принудительную деполяризацию и добивается компенсаторной паузы, предназначенный для ликвидации эпизода предсердной тахикардии.)2) Автоматический режим отслеживания меняет режим ЭКС от DDD до VVIR в ответ на высокую частоту сокращения предсердий, часто связанную с трепетанием или ФП. Эта функциональная особенность позволяет в ответственный момент прекратить отслеживание активности желудочков, переключившись на активность предсердий, тем самым замедляя и регулируя ритм стимуляции желудочков. Во время «опроса» ЭКС было зарегистрировано большое количество эпизодов переключения режима ЭКС, что может подсказывать нам о том, что у пациента может развиться фибрилляция предсердий. Это очень важная находка, потому что при постоянной стимуляции желудочков можно не заметить начавшуюся ФП.
Управление побочными эффектами правожелудочкового ЭКС.
Стимуляция правого желудочка вызывает широкий комплекс QRS, как при БЛНПГ, и отсроченную активацию/сокращение боковой стенки левого желудочка (желудочковая диссинхрония). Накопленные данные говорят о том, что желудочковая диссинхрония, вызванная кардиостимуляцией с течением времени может привести к ухудшению функции левого желудочка, а также к ухудшению сердечной недостаточности и развитию сердечной недостаточности особенно у пациентов с изначально нарушенной желудочковой фракцией.
Современные двухкамерные ЭКС имеют сложные алгоритмы, нацеленные на минимизацию стимуляции ПЖ, с помощью автоматической регулировки максимальной АВ задержки для обеспечения полноценного физиологического АВ проведения. Эта защитная функция приводит к удлинению интервала PQ(R) или «AR» (в случае предсердной А-стимуляции), чтобы учесть проведенные QRS комплексы и вовсе не означает неисправность ЭКС. Некоторые из этих алгоритмов даже допускают появление непроведенных Р волн (АВ блокада II ст.). В таких случаях, раз Р волна блокируется, инициируется желудочковая стимуляция.
Вы хотите головоломок?
Их есть у нас! Красивая карта, целых три уровня и много жителей, которых надо осчастливить быстрым интернетом. Для этого придется немножко подумать, но оно того стоит: ведь тем, кто дойдет до конца, выдадим красивую награду в профиль!
Кардиостимуляторы и имплантируемые кардиовертеры-дефибрилляторы: основы для клиницистов. Часть 1
Дорогие мои читатели, друзья, подписчики, давно меня не было в публикациях, я был занят, каюсь, представляю вам мой личный перевод главы про электрокардиостимуляцию из 9 переиздания учебника Goldberger’s Clinical Electrocardiography A Simplified Approach. Я делал его в свое свободное время, и его ушло очень много, потому что переводами раньше я не занимался так плотно. Содержание главы я постарался передать наиболее дословно и не нарушать последовательность предложений и абзацев. Также мной одним были переведены все имеющиеся в главе иллюстрации, нумерация сохранена. Кому интересно почитать оригинал, то глава на странице 226. Вот как выглядит титульник учебника, откуда делал перевод. Не разобрался, как прикладывать pdf файл сюда.
Глоссарий:
АВ – атриовентрикулярный
БЛНПГ – блокада левой ножки пучка Гиса
БПНПГ – блокада правой ножки пучка Гиса
ИМ – инфаркт миокарда
ЛЖ – левый желудочек
ПЖ – правый желудочек
САУ – синоатриальный узел
ФП – фибрилляция предсердий
ЭКС – электрокардиостимулятор
Водители ритма (пейсмекеры/ЭКС/кардиостимулятор): определение и типы
---------------------------- ключевой момент ------------------------
Пейсмейкеры – это электронные устройства, предназначенные для корректировки или компенсации симптоматических нарушений формирования сердечного импульса (например, дисфункцияя САУ), или его проведения (например, АВ блокада)
______________________________________________________________________________
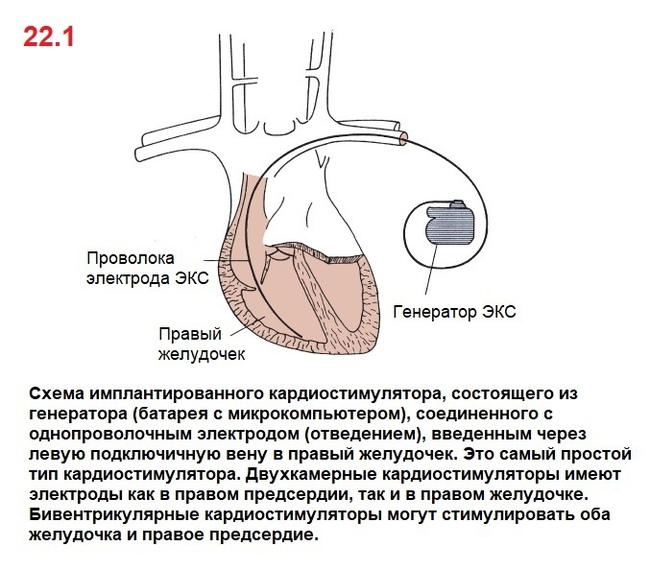
ЭКС состоит из двух главных компонентов: генератор пульса (батарейка+микрокомпьютер) и один или несколько электродов (отведения). Электроды можно прикрепить к коже (в случае экстренной чрескожной кардиостимуляции), но чаще всего прикрепляются прямо к сердцу (РИС 22.1)
Воздействие кардиостимулятора (англ. Терапия) может быть временным или постоянным. Временная стимуляция осуществляется при условии, что симптоматический эпизод ненормальной электрической активности сердца будет кратковременным. Электроды при временной ЭКС идут к сердцу трансвенозно и подключаются к источнику питания (генератор), расположенный на теле. Реже эти электроды размещают в подкожном доступе. Например, временная кардиостимуляция применяется при острой или симптоматической брадикардии, возникающей из-за хирургического вмешательства, ИМ нижней области ЛЖ, болезни Лайма или отравления лекарствами. Когда нативная электрическая активность возвращается, то электрод можно легко снять.
Постоянный (перманентный) ЭКС тоже состоит из генератора и электрода(ы) (отведения), имплантируемые прямо внутрь тела (РИС 22.1). Постоянную ЭКС используют при трёх главных задачах:
1) Для восстановления своевременной генерации импульсов из предсердия при острой дисфункции САУ;
2) Для восстановления своевременного сокращения желудочков при АВ-блокаде (АВ синхрония)
3) Для компенсации полной БЛНПГ, нарушения проводимости, особенно с сердечной недостаточностью для обеспечения синхронного сокращения желудочков.
Постоянная ЭКС еще называют ресинхронизирующей терапией или бивентрикулярной (двужелудочковой) стимуляцией.
В зависимости от показаний ЭКС имеют от 1-3 электродов.
Чаще всего электроды ЭКС имплантируют чрезвенозно, используя v. cephalica или v. subclavia вместе с блоком питания, располагая его подкожно в переднеплечевой облати. В некоторых случаях электроды имплантируют на эпикард, используя оперативный доступ, у пациентов с высоким риском возникновения эндокардита.
Все современные кардиостимуляторы способны определять нативную (собственную) электрическую активность сердца и программируются (регулируются) извне с помощью специальных компьютерных устройств, предоставляемых производителями. Кардиостимуляторы обычно настроены на работу в режиме по запросу, обеспечивая электронную поддержку стимуляции только тогда, когда собственная электрическая система пациента не может своевременно сгенерировать импульсы. Современные батареи кардиостимуляторов служат в среднем от 8 до 12 лет, в зависимости от использования.
сноска----a Термины синхрония и синхронизация относятся к гармоничной активации и сокращения камеры. В частности, термины описывают события, происходящие (1) с фиксированным интервалом (отставание или задержка) или (2) одновременно. Первым примером (фикс. интервал) является АВ-синхрония, при которой желудочки стимулируются к сокращению за счет деполяризации предсердий после физиологической задержки (нативный интервал PR) или электронного интервала (ЭКС). Примером второго (одновременного) является внутрижелудочковая синхронность, при которой электроды кардиостимулятора стимулируют скоординированное сокращение ПЖ и ЛЖ, имитируя нормальный процесс активации.
сноска----b В настоящее время безэлектродные кардиостимуляторы одобрены для использования в США. Эти устройства (ныне весом 2 грамма и имеют длину примерно с батарейку ААА) объединяют генератор импульсов и систему отведений в компактном цилиндре, имплантированном в правый желудочек через v. femorais. Преимущества безэлектродных кардиостимуляторов заключаются в том, что они не требуют подкожной установки батареи в хирургический нагрудный карман и их можно легко извлечь (например, в случае инфекции). Однако современные безэлектродные устройства представляют собой однокамерные (правосторонние) системы, что ограничивает их универсальное применение.
Одно- и двухкамерные ЭКС
Однокамерные ЭКС, как видно из названия (РИС 22.1), стимулируют только одну камеру в сердце: предсердие или желудочек. Предсердная однокамерная стимуляция (не используется в США) используется при дисфункции САУ с нормальным АВ проведением. Но с годами с дисфункцией САУ появится и АВ блокада (РИС 22.2). Поэтому в США ставят сразу двухкамерный ЭКС.
Однокамерный желудочковый ЭКС ставят пациентам с хронической фибрилляцией предсердий с медленным желудочковым ответом. Мерцательная аритмия такого типа лишает смысла устанавливать предсердный электрод, так как эффективной стимуляции не будет (РИС 22.3).
Двухкамерный ЭКС устанавливают в правое предсердие и правый желудочек (РИС 22.4 и 22.5). Это делают, чтобы обеспечить физиологическую задержку (как при нормальной синхронности) между предсердиями и желудочками. Эта имитация АВ задержки с помощью ЭКС аналогична физиологической задержке передачи сигнала от предсердия к желудочкам, что в норме соответствует интервалу PQ(R)
Морфология стимулированных импульсов на ЭКГ
ЭКС стимулы характеризуются «стимулированными спайками», выглядят они как узкие и высокие комплексы. Ингода амплитуда спайков бывает слишком маленькой и на стандартной ЭКГ можно их упустить.
Под буквой А вы видите спайк от ЭКС, за которым следует зубец Р. Так выглядит картина однокамерной предсердной стимуляции (РИС 22.2).
продолжение постов ищите в моем профиле пикабу
"Моё сердце остановилось! Моё сердце замерло. Отдышалось немного и...снова пошло!"
Из комментариев под постом про ЭКГ стало понятно что больше всего вопросов возникает по поводу экстрасистол. Кратко о них.
"Моё сердце остановилось! Моё сердце замерло. Отдышалось немного и...
снова пошло!" Именно так пелось в знаменитой песне группы сплин и именно так, чаще всего, пациенты описывают экстрасистолу).
Экстрасистолия – внеочередные сокращения сердца.
Пациентами могут описываться как ощущения «замирания» сердца после сильного сокращения;
Часто не беспокоят и выявляются случайно на ЭКГ;
Появляются как у здоровых людей, так и при заболеваниях внутренних органов;
Различают:
- предсердные (наджелудочковые)
- желудочковые
Причины могут быть
📌Внесердечные:
🔹курение
🔹злоупотребление алкоголем, мочегонными средствами, кофеином
🔹при употреблении наркотиков (кокаин, амфетамин)
🔹нарушение электролитного баланса (гипокалиемия, гипомагниемия, гиперкальциемия)
🔹прием препаратов (амитриптилин, флуоксетин, антидепрессанты трициклические, дигоксин)
🔹стресс;
🔹заболевания желудочно-кишечного тракта (гастроэзофагиальная рефлюксная болезнь - ГЭРБ);
📌Сердечные причины:
🔸кардиомиопатии;
🔸пороки сердца;
🔸миокардитыиокардиты;
🔸инфаркт миокарда.
Если на ЭКГ появляются экстрасистолы, либо их фиксирует тонометр, проводится суточное мониторирование ЭКГ.
Дополнительное обследование:
УЗИ сердца (ЭХО-КГ), нагрузочный ЭКГ-тест, ЭФИ, лабораторные исследования, консультации специалистов.
Менее 4000 в сутки при отсутствии жалоб – необходимо наблюдение, в лечении не нуждается.
Более 4000 в сутки – лечение необходимо.
Если нет заболеваний сердца и экстрасистолы доброкачественные, необходимо лечение сопутствующей патологии, вызвавшей экстрасистолы:
📍Модификация образа жизни (бросить курить, ограничить прием алкоголя, снизить уровень стресса);
📍Психотерапия;
📍Лечение ГЭРБ и других заболеваний ЖКТ.
При отсутствии эффекта назначаются антиаритмики или РЧА-радиочастотная абляция.
Больше интересного о здоровье https://vk.com/club211848150
https://t.me/dr_ainababaeva
ЭКГ. Когда переживать?
Сегодня Всемирный день кардиолога! Поэтому сегодня мы затронем тему ЭКГ.
Коротко о том, что Вы можете прочитать в заключении электрокардиограммы.
Состояния, не всегда требующие беспокойства:
*Электрическая ось сердца отклонена(влево, вправо, нормально, горизонтально или вертикально расположена).
Говорит о расположении сердца в плоскости. В какой то степени зависит от телосложения. Худые и высокие -вертикально, Полные и невысокие-горизонтально.
*Синусовая тахикардия.
Если перед снятием Экг вы не бегали, не принимали лекарств, алкоголь, не курили и не испытали стресс, то при ЧСС выше 90 следует дообследоваться.
*Брадикардия.
В норме часто встречается у профессиональных спортсменов, реже у людей не занимающихся спортом.
*Синдром ранней реполяризации желудочков.
Признаки ранней реполяризации всегда считались доброкачественными изменениями на Экг не требующими внимания, но в последнии годы были проведены исследования, в результате которых выявлена связь таких изменений с повышенным риском внезапной сердечной смерти (ВСС). Паниковать не стоит, но обратиться к врачу надо.
*Экстрасистолы.
В количестве 1-2 могут встречаться на Экг здорового человека. В зависимости от количества в сутки и жалоб врач на приёме даст дальнейшие рекомендации. Могут встречаться при различных сердечных и вне сердечных заболеваниях.
Когда в последний раз вам проводили это исследование?
Ишемии и инфаркты
Итак, ишемия миокарда и прочее.
Жило было сердце первые 40 лет в грудной клетке пациента. И что-то оно решило резко умереть у человека. Сказала пациенту: «Братан, я всё, короче, дальше сам как-нибудь.», - передав послание носителю в виде загрудинных болей длительностью от часа. Такое состояние скорая помощь называет ОКС, и этот диагноз надо снять спустя час после его установки.
Что происходит в сердце?
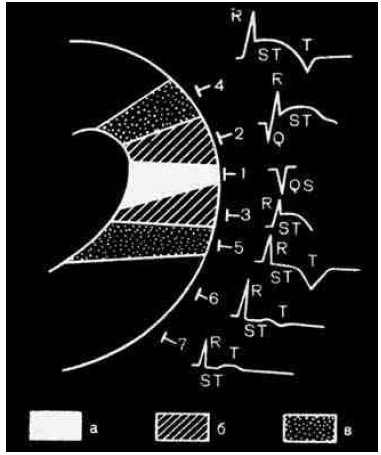
В его мышце возникает очаг некроза. Еще чаще это ЛЖ. Причины говорить не буду, они понятны. Этот самый очаг имеет 3 слоя: некроз, зона ишемического повреждения, зона ишемии. Некроз не генерирует импульсы, зона ишемического повреждения генерирует, но хреново и в извращенной форме, здоровая зона работает в обычном режиме.
Зона некроза (а), повреждения (б), ишемии (в) при инфаркте миокарда. Показаны изменения ЭКГ при различном расположении электрода на передней грудной стенке. [В. Н. Орлов. Руководство по электрокардиографии]
Именно потому, что очаг ишемии хреново передает импульсы, наши электроды на грудных отведениях регистрируют неправильную картину ЭКГ. И поэтому мы можем почти уверенно сказать, где произошел абзац у пациента. В здоровых участках, которые остались живы, у нас будет адекватная картинка, а над пораженным – нет.
В сердце есть 3 слоя снизу-вверх (от полости к наружным слоям): эндокард, миокард, эпикард.
Ишемия миокарда.Тут надо сделать оговорку, что зубец Т будет очень высоким или очень глубоким. Его еще, при таких состояниях, называют «коронарным» Т.
1) Изменение формы и полярности зубца Т
2) Т высокий в грудных отведениях
3) Т (-) говорит об ишемии ЛЖ (трансмуральной или субЭПИкардиальной) – «коронарный» Т.
4) Т (+) говорит об субЭНДОкардиальной ишемии – тоже «коронарный» Т
5) Т +/- (двухфазный) рисуется на границе ишемического повреждения и самого некроза (инфаркта)
По разделу темы ишемии мы смотрим почти все признаки в грудных отведениях. Итак.
Ишемическое повреждение.
Там, где клетки кое-как еще живы и что-то генерят. Они еще могут в импульсы и создании электросилы. Это обратимая ситуация. Ткани еще можно спасти реперфузией.
1) Если очаг некроза субЭНДОкардиально - ↓ (депрессия) ST
2) Если очаг некроза субЭПИкардиально - ↑ (элевация) ST
Инфаркт (некроз) миокарда [ИМ].
Инфаркт миокарда – он как пидр, мужского рода в русском языке, поэтому у нас в больнице его называют еще Иван Михалыч по первым буквам. И это тот еще пидрила. «Вот оно чё, Михалыч!?» [цитата НАША RUSSIA]
Должен заметить, что инфаркт имеет свою динамику развития. Классические признаки инфаркта, которым часто пичкают на парах в институте и, даже, в медучилище – это вам рассказывают картину острейшей стадии (монофазная кривая или совсем трэш «кошачья спинка»). Эту картину видит чаще всего коллеги из скорой помощи и то не всегда. Я об этом чуть ниже расскажу.
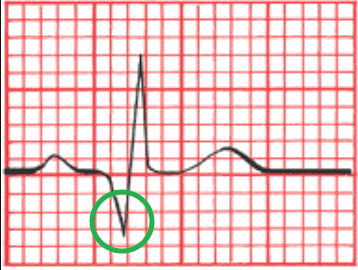
• Нетрансмуральный ИМ – ПАТОЛОГИЧЕСКИЙ ЗУБЕЦ Q:
1) Глубокий большой Q в грудных отведениях
2) QRS в грудных отведениях будет по типу QR (как на картинке) или Qr
3) В грудных отведениях Q большой, а R не большой
1) Грудные отведения QRS выглядят как QS
2) Грудные отведения выглядят как QR – это переходная зона от некроза к ишемическому повреждению
Хочу, чтобы вы поняли одну очень важную вещь. Об этом не говорят в институте и в учебниках по ЭКГ. В ситуациях, когда произошел трансмуральный ИМ, есть еще один важный признак. Начиная с острой стадии, в конкретных грудных отведениях вы не найдете зубца R, потому что ткань умерла и потеряла способность генерить зубец R. Там будет только QS.
Как определить локализацию очага некроза (следите за пальцами):
V1-V3 - переднеперегородочная
V3-V4 – передняя стенка и верхушка
I, aVL, V5-V6 - переднебоковой
II, III, aVF – нижний
II, III, aVF, V5-V6 – распространённый ИМ
Заднебазальный ИМ:
• R V1-V3 высокий (в норме не очень высокий)
• ST выше или ниже изолинии (зависит от места, см ИШЕМИЧЕСКОЕ ПОВРЕЖДЕНИЕ)
• V7-V9 признаки – патологический Q или QS
ЭКГ с ИМ с ходом времени претерпевает определенные изменения. Начинаясь от ангинозного приступа загрудинных болей от часа и больше, заканчивая Иван Михалычем.
Различают несколько стадий:
1) Острейшая, стадия повреждения (от нескольких часов до 1 - 3 сут.)
2) Острая (1-3 недели)
3) Подострая (1-3 мес)
4) Рубцевание
Изображение каждой из стадий я приложил на картинке ниже после описания.Стадия повреждения (острейшая).
Острое нарушение коронарного кровообращения привело к усилению трансмурального ишемического повреждения, в центре которого появляется зона некроза трансмурального и нетрансмурального характера (Стадии ИМ под цифрой 1 на рисунке).
ЭКГ признаки
1) ↑ (элевация) ST, сливается с зубцом Т (+)
2) Патологический зубец Q (непостоянный признак)
Острая стадия.Часть волокон в состоянии ишемического повреждения умирает, а часть восстанавливается, переходя из повреждения в ишемию.
Зона некроза увеличивается и из нетрансмуральной становится трансмуральной. Зона ИМ увеличивается (Стадии ИМ под цифрой 2, 3, 4).
ЭКГ признаки:
1) ↑ (элевация) ST
2) Коранарный Т (-)
3) Патологический Q/QS
Подострая стадия.
Стабилизация размеров зоны некроза и исчезновение зоны ишемического повреждения, потому что к последней подобралось коллатеральное кровообращение. Таким образом остаются только зоны ишемии и некроза. Но это не значит, что всё хорошо, зона ишемии присоединила к себе тот объём тканей, что находился под ишемическим повреждением в ранних стадиях. А это значит, что вокруг некроза зона ишемии увеличивается в размерах. (Стадии ИМ под цифрой 5, 6)
ЭКГ признаки:
1) ST на изолинии
2) Коронарный Т (-) – очень глубокий из-за ишемии
3) Патологический Q/QS
Постепенно зона ишемии ограничивается. Уменьшается глубина зубца Т, в последствии он может стать сглаженным (вровень с изолинией) или даже (+). Остается только Q/QS, он никуда не исчезнет, как штамп в паспорте о браке и разводе.
Рубцовая стадия.
Не буду углубляться и говорить, что тут происходит – рубцевание. Рубец не возбуждается, не проводит ток, вообще ничего. Поэтому над ним просто фиксировано стоит патологический Q/QS, ST на изолинии. (Стадии ИМ под цифрой 7, 8, 9, 10)
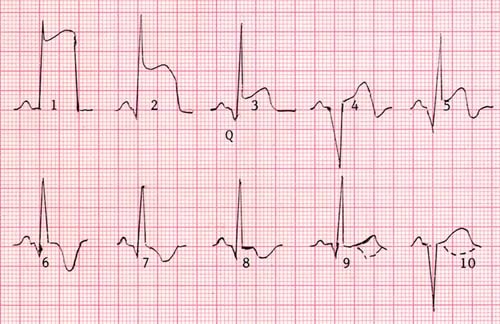
Следы перенесенного инфаркта (Стадии ИМ под цифрой 9, 10). Цифра 9 – эту картину можно наблюдать в отведениях I II III aVR aVL aVF. Под числом 10 – это стандартная картина для грудных отведений V1 – V6. Эти циклы (9, 10) часто идут вместе.
Сейчас я должен кое-что выделить. ИМ бывает с подъёмом сегмента ST (ИМпST), а бывает без подъёма сегмента ST (ИМбST). Если ИМпST соответствует картине стадий, что описаны выше, то со вторым есть нюанс. Если ИМбST, то это не значит, что сегмент ST будет на изолинии, он может быть и ниже изолинии, также важно при этой картине заподозрить заднебазальный ИМ.
Еще один нюанс, он может показаться взаимоисключением вышесказанного, но эту мысль просто надо иметь в виду и не зацикливаться. Любой инфаркт связан с подъёмом сегмента ST. Если вы его не увидели при записи классической ЭКГ, то это не значит, что подъёма и вовсе нет. Вам просто нужно лучше «копать» больного. В этой ситуации, когда вы не нашли подъёма сегмента ST сами, то вам помогут его найти врачи функциональной диагностики. Мы владеем особыми методиками регистрации ЭКГ. Так что всегда выручим.
Стадии ИМ описание номеров представлено в тексте выше.
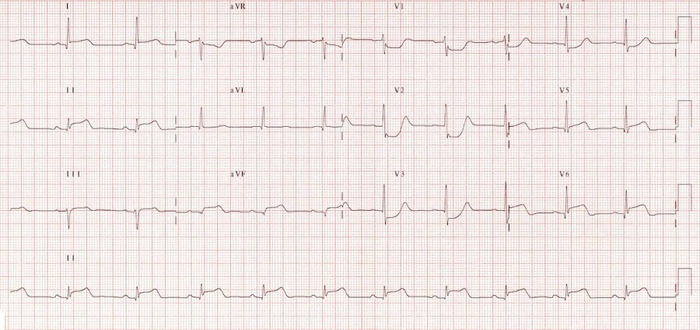
ИМ нижнезаднебоковой скорость 25 мм.
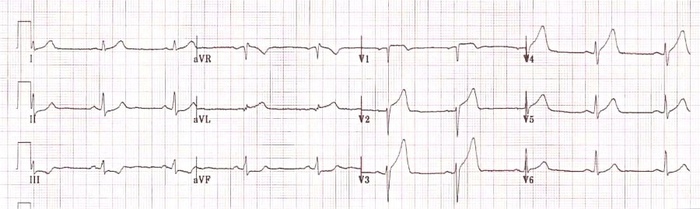
ИМ острейший переднебоковой. Скорость 25 мм
Мелкоочаговые ИМ.Изменения на ЭКГ появляются после длительного приступа стенокардии. Через 3-5 недель картина может нормализоваться.
ЭКГ признаки:
1) ↓ (депрессия) ST
2) Т (-) или +/- (больше отрицательный)
3) Т (+) высокий V1-V3 (необязательно)
Стенокардия.
Суть таже, что и при мелкоочаговом ИМ, но нормализация картины наступает уже через 30 мин – час.
ЭКГ признаки:
1) ↓ (депрессия) ST
2) «Коронарный» Т (-) или (+)
Аневризма сердца.
Это патологическое выбухание стенки сердца. Возникает на 2-3 неделе после трансмурального ИМ. Вот прям на месте некроза и появляется. Когда острая стадия переходит в стадию рубцевания, то аневризма становится хронической.
ЭКГ признаки:
1) QS комплекс
2) ↑ (элевация) ST
3) Т (-)
В отличии от простого ИМ, при аневризме ST не возвращается на изолинию – застывшая кривая. Этот признак навсегда останется в сердце. Для подтверждения данного диагноза требуется, чтобы при пациенте были ЭКГ с предыдущих медосмотров и госпитализаций (хоть какие-нибудь). Если ничего нет, то врачи функциональной диагностики потащат его на ЭХОКГ и там поставят диагноз.
Аневризма левого желудочка. Как видите, картина очень напоминает острую стадию ИМ. Иногда под этим может скрываться еще гипертрофическая кардиомиопатия (ОЧЕНЬ РЕДКО).
Что надо успеть за выходные
Выспаться, провести генеральную уборку, посмотреть все новые сериалы и позаниматься спортом. Потом расстроиться, что время прошло зря. Есть альтернатива: сесть за руль и махнуть в путешествие. Как минимум, его вы всегда будете вспоминать с улыбкой. Собрали несколько нестандартных маршрутов.
ЭКГ эктопический ритм (несинусовый ритм) ч. 2
Эктопические циклы и ритмы, не связанные с нарушением автоматизма.
Экстрасистолия [ЭС]— внеочерёдный импульс на фоне основного ритма. Как следствие — внеочерёдное сокращение желудочков, внезапно появляется на ЭКГ комплекс QRS там, где его не должно быть.
Экстрасистолии бывают:
— предсердными [ПЭС]
— желудочковыми [ЖЭС]
— АВ-узловые ЭС
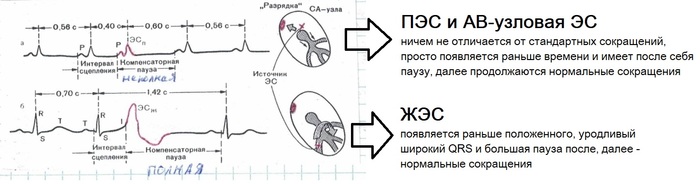
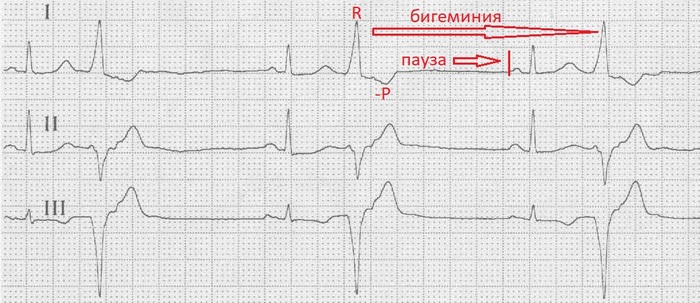
ПЭС и АВ-узловая ЭС — ситуации, когда эктопический источник вызывает разрядку СА-узла до нуля, то есть настолько сильный патологический водитель ритма, что просто «разряжает» САУ. На пленке, при этом, после таких ЭС есть пауза по размеру чуть больше стандартного R-R интервала (неполная пауза).
ЖЭС — эктопический источник находится где-то в желудочке сердца. И в такой ситуации сначала возбуждаются желудочки, а уже потом предсердия. В норме должно быть наоборот. Желудочки, сами по себе, для проводящей системы сердца очень большие по площади охвата импульсом, и он долго распространяется сначала на правую, а затем и на левую половину, потому что генерация и распространение импульса происходит «через жопу». Почему справа-налево? Потому что чаще организм действует по пути наименьшего сопротивления, а ЛЖ больше ПЖ. Но это условие необязательно соблюдается природой такой патологии. Поэтому при ЖЭС ты видишь уродливый и широкий комплекс QRS, и после идет большая пауза равная двум нормальным интервалам R-R (полная пауза).
ЭС могут появляться тоже в определенном ритме, то есть чередоваться с нормальными сокращениями сердца. Выглядит это так:
— бигемения — ЭС каждое второе сокращение (одно норм, второе ЭС)
— тригемения — ЭС каждое третье сокращение (первые 2 норм, третье ЭС)
— квадригеминия — ЭС каждое четвертое сокращение (первые 3 норм, четвертое ЭС)
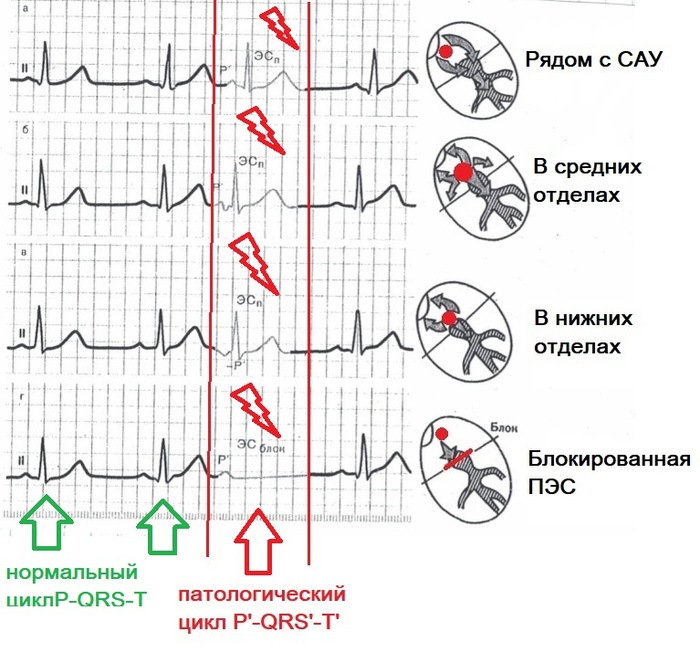
Предсердная экстрасистолия (есть зубец Р).Ситуация, когда патологический водитель ритма находится где-то в предсердии. И тут по плёнке можно понять, где конкретно он находится.
ЭКГ признаки:
- Внеочередные циклы P’-QRS’-T’
- Изменение полярности Р’
- QRST’похожи на нормальные циклы (амплитуда и ширина сохранены)
- После ЭС есть компенсаторная пауза
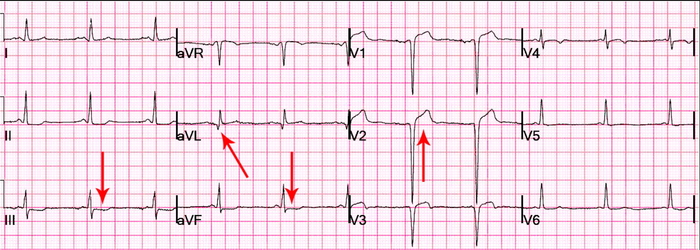
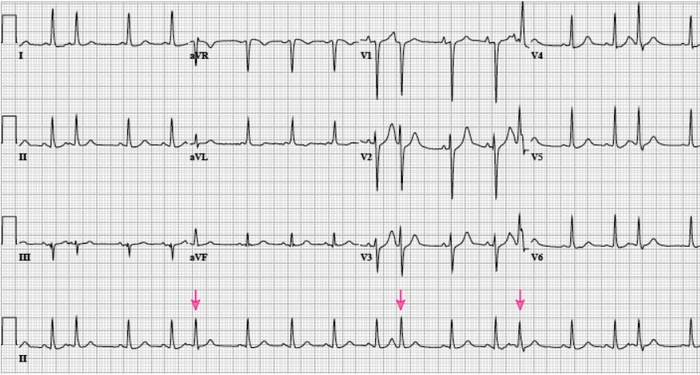
На ЭКГ ниже показаны стрелкой ПЭС. На отведениях они тоже видны. Посмотрите внимательно!!! Ориентир – наличие паузы на записи
ЭКГ со скорой помощи. Посмотрите еще отведения V1-V3. Видите компенсаторную паузу?
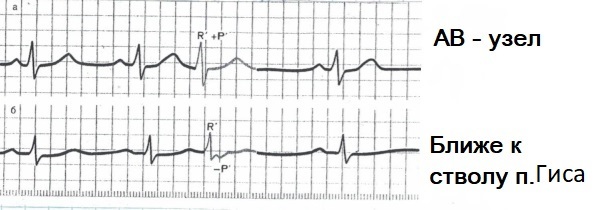
АВ-узловая экстрасистолияИсточник находится в АВ-узле или в стволе пучка Гиса.
ЭКГ признаки:
- внеочередные QRST’ (похожи на нормальные, но не всегда)
- Р(-) II, III, aVF
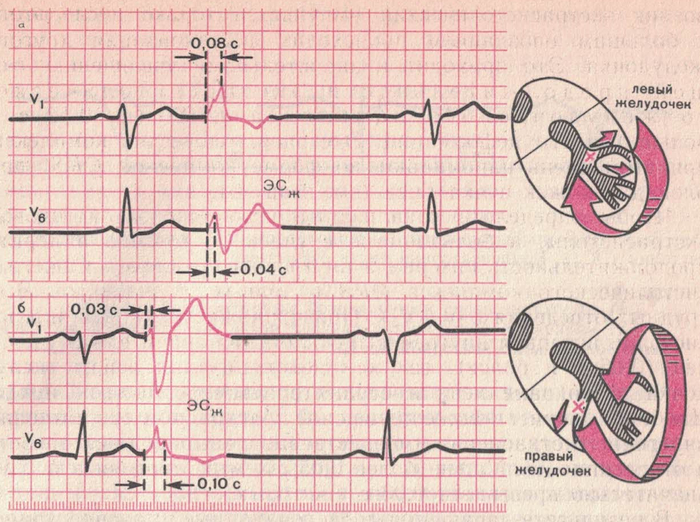
Желудочковая экстрасистолия (нет зубца Р).Эктопический источник находится в одном из 2 желудочков.
ПЖ V1-V2
ЛЖ V5-V6
ЭКГ пизнаки:
ЖЭС ПЖ – депрессия ST и Т(-) V5-V6
ЖЭС ЛЖ - депрессия ST и Т(-) V1-V2
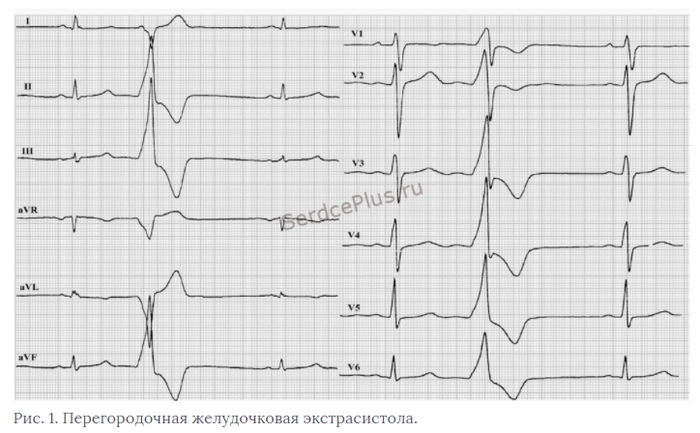
Перегородка сердца – депрессия везде (грудные отведения)
Главный признак любой ЖЭС – это широкий, высокий и уродливый QRS’.
Логика такая. Если источник патологии находится в одной половине, то изменения, описанные выше, будут в другой половине.
Вот тут, посмотрите на то, где происходят изменения в зависимости от локации источника.
Широкий, высокий и уродливый QRS’
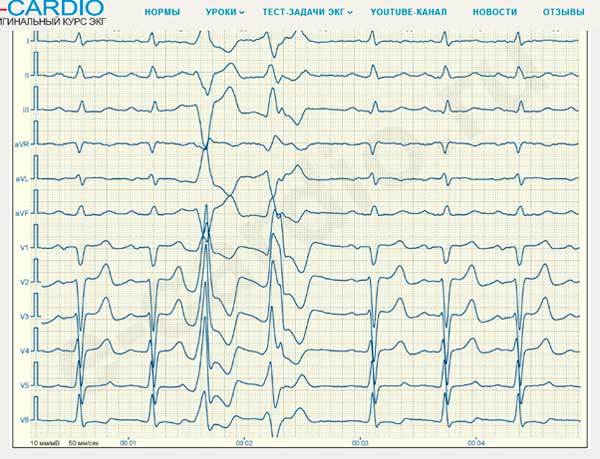
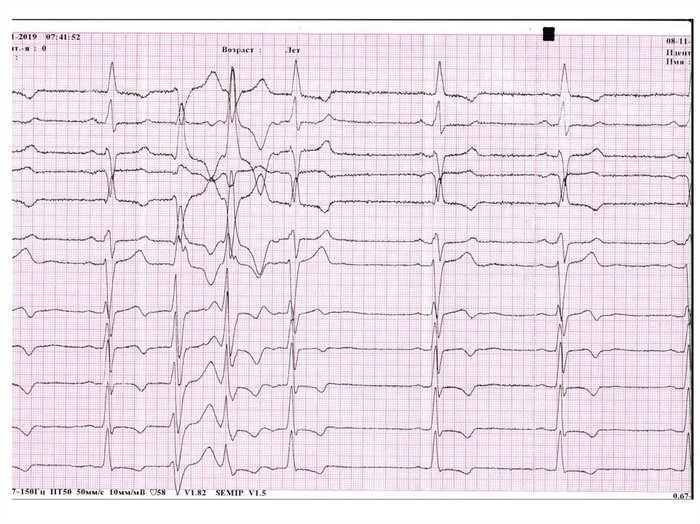
Парная ЖЭС, источник находится в ЛЖ.
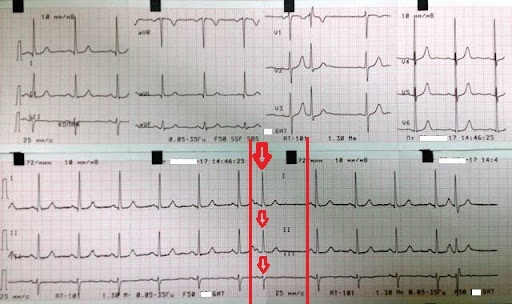
Вообще очень часто одиночную и групповые экстрасистолы будут выглядеть вот так как на фото ниже. Этот силуэт вы не забудете никогда. Так выглядит классическая ЖЭС.
Парная ЖЭС
Продолжение следует.